발목인공관절 개발을 위한 발목관절 형태 및 골강도 분포 특성
Copyright © The Korean Society for Precision Engineering
This is an Open-Access article distributed under the terms of the Creative Commons Attribution Non-Commercial License (http://creativecommons.org/licenses/by-nc/3.0) which permits unrestricted non-commercial use, distribution, and reproduction in any medium, provided the original work is properly cited.
Abstract
Recently, a Total Ankle Arthroplasty (TAA) has been commonly used when no other options are available for patients with severe arthritis at the ankle joint. But bone resorption, aseptic loosening, instability, malalignment and fractures are generally known as the main reasons of TAA failures. Those TAA which have been designed up until now are generally based on the morphological and kinesiological characteristics of the ankle joint. They are adjusted by the ankle joint size of Westerners, although both the morphological and mechanical (strength) characteristics of the ankle joints of Asian are important in the development of a TAA suitable to Asians. Little information about the morphological and mechanical characteristics of the ankle joint of Asians is available for the development of a TAA suitable to Asians. The purpose of this study was, therefore, to analyze the morphological and mechanical characteristics of the ankle joints of Asians. Computed tomography data obtained from 50 patients (mean age: 64.14 ± 9.34 years) were analyzed.
Keywords:
Total ankle arthroplasty, Ankle artificial joint, Morphology, Bone strength, Asian size키워드:
발목전치환술, 인공발목관절, 형태학, 골강도, 동양인체형1. 서론
발목관절은 경골, 거골 및 비골로 이루어져 있으며, 격자형의 해부학적 구조를 가진다. 또한 상대적으로 작은 관절임에도 불구하고 높은 모멘트와 압력을 받아 잠재적인 부정 정렬 및 불안정성의 특징을 가지고 있다.1 이러한 특징들은 족관절염, 무혈성괴사, 신경병성 관절병증 등의 질환 발생 가능성을 높일 수 있고 이는 심각한 통증을 유발할 수 있는 원인이 될 수 있다.1,2 과거에는 질환에 의한 통증 완화의 목적을 우선시 하여 발목관절고정술(Ankle Arthrodesis, AA)이 시행되었다. 그러나 최근 시술자들의 수명 연장으로 인해 보행 관점에서의 기능적 제약 복원의 요구가 증가하여 발목전치환술(Total Ankle Arthroplasty, TAA)의 시행율이 증가하는 추세이다.3,4 그럼에도 불구하고 Sadoghi 등의 연구에 의하면 무균성 해리(38%), 기술적 오류(15%), 원인 모르는 통증(12%), 감염성 해리(9.8%), 불안정성(8.5%), 인공관절 파손(5.3%), 그리고 인공관절 주변골절(2%) 등의 이유로5 인해 발목전치환술은 7.9%의 삽입 실패에 따른 교정율을 보이고 19.7%의 재수술율을 보이는 것으로 보고되고 있다.6
인공발목관절은 크게 안정성을 높인 고정 베어링 타입 및 마모를 줄일 수 있는 모바일 베어링 타입으로 분류 된다.7 고정 베어링 타입의 대표적인 인공발목관절인 InBone (Wright Medical Technologies, USA)의 경우, 형태학적 구조의 특성을 주로 고려하여 디자인되었다.7-9 모바일 베어링 타입의 대표적인 인공발목관절인 Hintegra (Integra, USA) 및 Salto (Tornier, USA)의 경우, 골의 형태학적 구조 및 운동학적 특성을 함께 고려하여 디자인되었다.9-11 그러나, 이러한 인공발목관절의 디자인은 골의 기계적 성질을 고려한 골강도 분포 특성에 대한 고려가 부족하였다. 또한 Eun 등의 연구에 의하면 대부분의 기존 임플란트의 경우, 서양인 발목관절에 맞도록 디자인 되어있어 주로 경골 부품(Tibial Component)의 길이가 한국인 경골에 비해 크다고 보고되고 있다. 이는 인공발목관절의 초기 안정성이 떨어지는 것을 초래하여 골유착 억제 및 무균성 해리로 인한 실패 가능성을 높일 수 있는 것으로 보고하고 있다. 이와 같이 현재까지 개발된 인공발목관절의 대부분이 서양인 체형에 맞춰 개발되어 있어 동양인 체형에 부합되는 발목인공관절 개발 연구가 필요한 실정이다. Hinterman 등의 연구에 따르면 높은 강도의 골 부위는 상대적으로 강도가 낮은 부분보다 침강이 적다고 보고하고 있다. 이러한 침강은 인공관절 삽입 시 붕괴를 일으킬 수 있는 주요 요인 중 하나일 수 있어 인공발목관절 개발 시 골강도 분포 특성을 고려한 연구 또한 필요하다.
본 연구에서는 동양인에 적합한 인공발목관절 개발을 위한 기초 자료 확보를 위하여 동양인 특히 한국인 발목관절의 형태학적 특성뿐만 아니라 골의 기계적 성질을 나타내는 골강도 분포 특성을 분석하고자 하였다.
2. 재료 및 방법
2.1 컴퓨터단층촬영(Computed Tomography, CT)
근골격계 질환이 없는 성인환자 50명 (평균 연령: 64.14 ± 9.34세, 남성: 32명, 여성: 18명)에 대해서 컴퓨터단층촬영을 수행하였다. 촬영은 SOMATOM Definition Flash (Siemens Healthcare, Muenchen, Germany)로 수행되었으며, 1.13 mm의 두께와 512 mm × 512 mm (0.41 Pixel) 의 크기로 촬영되었다. 촬영된 이미지와 Mimics 14.0 (Materialize, Leuven, Belgium)을 이용하여 형태학적 및 골강도 분포 특성 분석을 위한 경골과 거골의 3차원 모델을 구현하여 분석을 수행하였다. 본 연구에 사용된 환자의 CT 데이터는 전남대학교 의과대학에서 데이터 사용에 대한 허가를 승인 받은 후 연구가 진행되었다.
2.2 형태학적 특성 분석
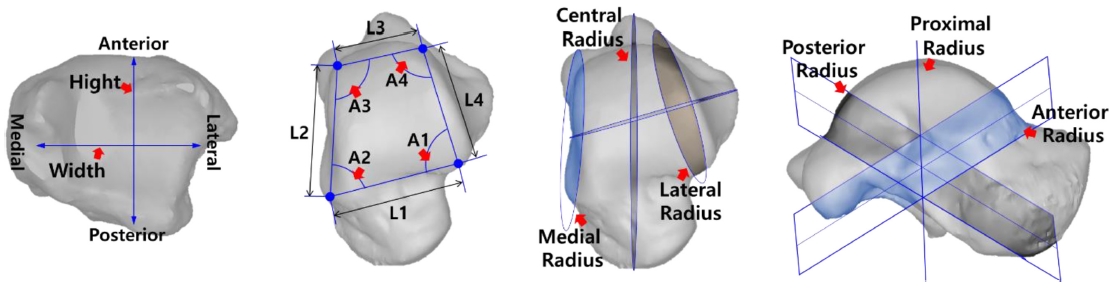
형태학적 특성 분석을 위해 3-Matics 8.0 (Materialize, Leuven, Belgium)을 사용하여 발목인공관절 개발을 위해 삽입되는 부분의 경골과 거골의 형태학적 특성을 분석 제시하였다. 경골의 경우 원위부의 Anterior부터 Posterior까지의 길이(Hight), Medial부터 Lateral까지의 길이 (Width)를 측정하였으며, 거골의 경우 시상면에서 거골 천장의 호형상 끝부분에 4개의 기준점들을 이어 생긴 사다리꼴 네 변의 길이와 사이 각도를 측정하였다(Fig. 1). 또한 Fig. 1과 같이 6개의 단면을 생성하여 단면에서 보이는 거골의 호형상에 근접한 원을 만들어 반지름을 측정하였다.
2.3 겉보기밀도 및 골강도 분포 특성 분석
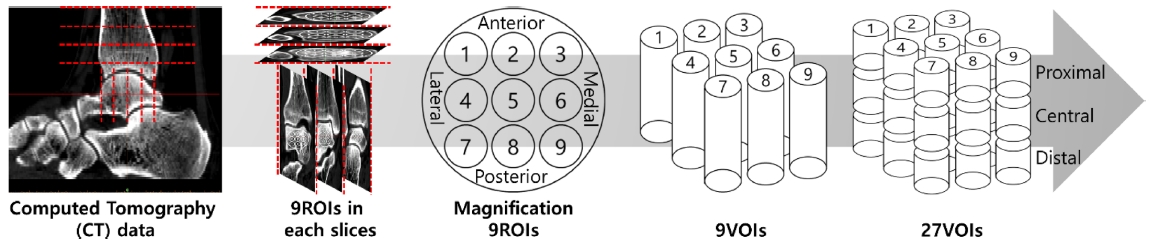
골강도 분포 특성 분석을 위해 Mimics 14.0(Materialize, Leuven, Belgium)을 사용하여, 경골과 거골에 CT 슬라이드 당 해부학적 위치를 고려한 총 9개의 원모양(Size: 해면골 면적의 5%)의 Region of Interests (ROIs)를 생성하였다(Fig. 2). 이를 기반으로 하여 마스킹 작업을 통해 총 9개의 기둥모양인 Volume of Interests (VOIs)를 생성하였으며, 해부학적 높이별의 특성을 분석하기 위해서 근위부, 중앙부 그리고 원위부 각각의 층에 9개씩 VOIs가 나타나도록 절개하여 총 27개의 VOIs를 생성하였다(Fig. 2). 이때 설정된 ROIs와 VOIs에서 Hounsfield Unit (HU) 값을 추출하여 Hvid 등,12 Lacroix 등13에 의해 보고된 식(1)과 식(2)를 통해 겉보기밀도(Apparent Density)와 골강도 특성을 나타내는 탄성계수(Elastic Modulus) 값으로 변환시켜 골강도 분포 특성을 분석 제시하였다.
| (1) |
| (2) |
2.4 통계 분석
연령별에 따른 형태학적 특성 및 27개의 VOIs에 대한 위치와 높이에 따른 골강도 분포 특성의 유의한 차이를 확인하기 위하여, 통계분석 프로그램 SPSS (IBM SPSS Software, USA)을 사용하여 반복측정 분산분석(Repeated Measure ANOVA)과 함께 Tuckey분석을 수행하였다. 이때 통계적 유의성은 p < 0.05로 고려하였다.
3. 결과
3.1 형태학적 특성 분석 결과
전체 피검자에 대한 경골과 거골의 형태학적 특성 결과를 Tables 1과 2에 나타내었다. 형태학적 특성을 분석한 결과 연령차이에 따라 대부분의 형태학적 특성 결과 값은 유의한 차이가 없었다(p > 0.05). 평균적으로 경골은 39.44(± 3.47) × 34.20(± 2.48)mm의 크기를 가지는 것을 확인하였다. 거골의 Medial-Posterior 방향에서의 반지름은 21.19 ± 2.69 mm이였으며, Anterior-Posterior 방향에서의 반지름은 55.20 ± 34.11 mm이였으며, 길이는 28.01±8 .89 mm, 각도는 89.44 ± 11.3o로 측정되었다.
3.2 겉보기밀도 및 골강도 분포 특성 분석 결과
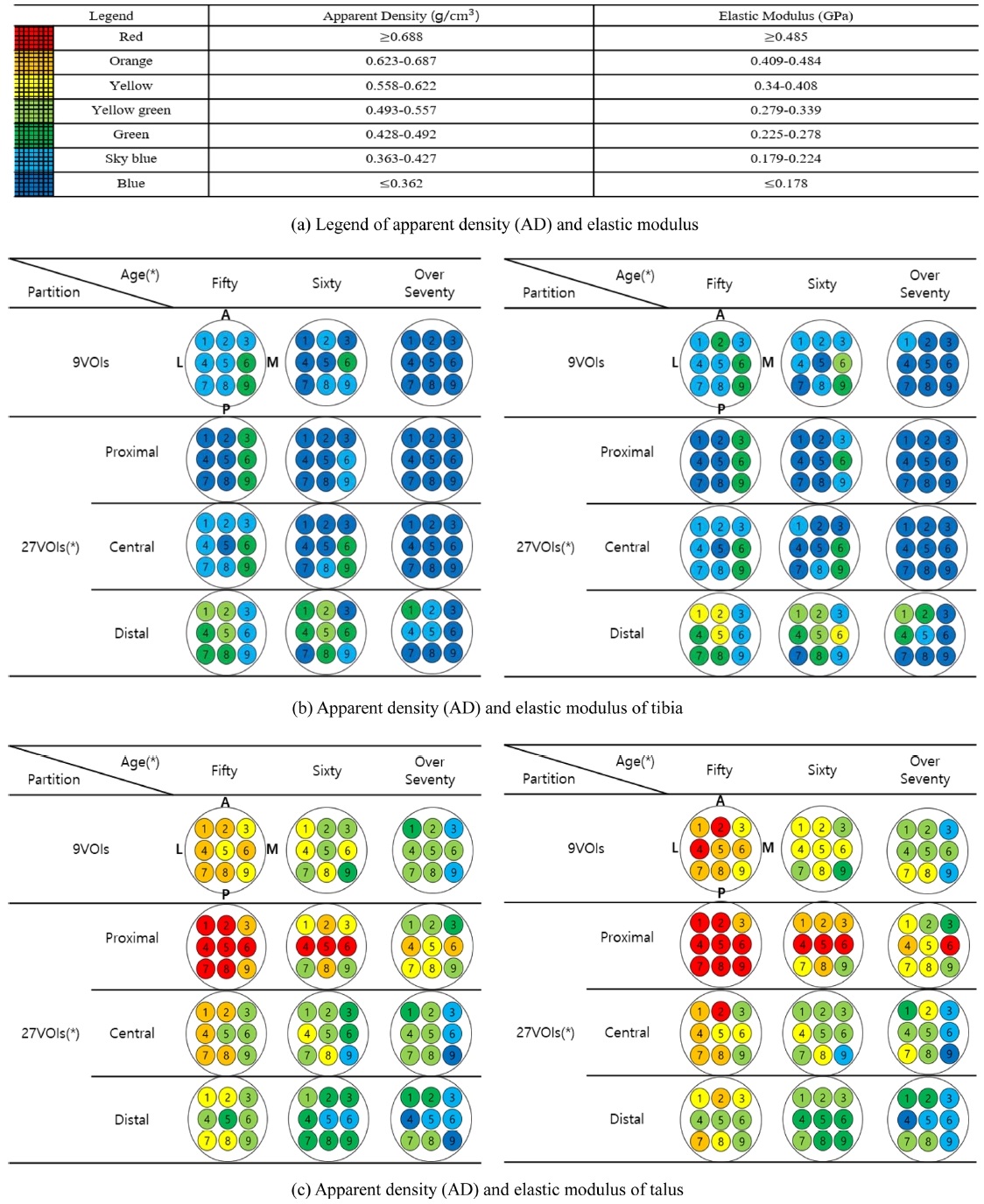
27개의 VOIs에 대한 겉보기밀도와 골강도 특성을 나타내는 탄성계수의 분포를 Fig. 3에 나타냈다. 겉보기밀도의 경우 경골은 평균적으로 0.31-0.4 g/cm3 값을 보이며, 거골은 0.52-0.6 g/cm3 값을 보였다. 위치의 관점에서 보았을 때, 경골은 근위부에서 원위부로 갈수록 높음을 보였다(p < 0.05). 원위부는 근위부보다 1.4배 높은 겉보기밀도를 보임을 확인하였다. 또한 27개의 VOIs 각각을 보았을 때, 후내측 및 전외측에서 높은 경향을 보였다(p < 0.05). 거골은 원위부에서 근위부로 갈수록 높으며(p < 0.05), 근위부는 원위부보다 1.4배 높은 겉보기밀도를 보였다. 27개의 VOIs 각각을 보았을 때, 근위부의 경부와 체부구역에서 높은 경향을 보였다(p < 0.05). 골강도 특성을 나타내는 탄성계수의 경우에 있어서 평균적으로 경골은 0.18-0.22 GPa값을 보이며, 거골은 0.31-0.44 GPa값을 보였다. 또한 연령변화에 따른 골강도 특성은 연령이 증가됨에 따라 감소됨을 보였으며(p < 0.05), 이러한 특성은 겉보기 밀도에서도 동일하게 확인되었다. 특히, 경골의 경우 50대를 기준으로 60대는 0.88배, 70대 이상은 0.68배로 강도가 약해짐을 보였다(p < 0.05). 거골은 60대는 0.86배, 70대 이상은 0.75배로 강도가 약해지는 경향을 보였다(p < 0.05). 세부적인 위치 별 골강도 분포 특성은 전반적으로 겉보기밀도에서 확인된 분포 특성과 동일한 경향을 보였다.
4. 토의 및 결론
본 연구에서 얻어진 골의 형태학적 크기는 기존에 보고된14-17 서양인 골의 형태학적 크기와 비교하였을 때 상대적으로 작음을 확인하였다. 이러한 이유는 일반적으로 서양인보다 동양인의 체형이 작기 때문인 것으로 판단된다. 또한 발목관절 크기와 일치하지 않는 인공발목관절 사용시, 노출된 골과 과도한 후방 돌출로 인해 합병증이 발생할 수 있으므로18 동양인의 발목관절 크기에 적합한 인공발목관절의 개발은 중요할 것으로 판단되며, 이러한 관점에서 본 연구로부터 얻어진 동양인 골의 형태학적 크기에 대한 정보는 동양인의 발목관절 크기에 적합한 인공발목관절 개발에 유용할 것으로 사료된다.
골강도 분포 특성은 기존의 Hvid 등19의 연구에서 보고된 골강도 분포특성과 유사함을 보였다. 골은 압축, 굽힘 등의 힘을 적절하게 지속적으로 받아야 하지만, 인공관절 삽입 시 골과 인공관절의 물성차이로 인하여 응력 차폐 현상이 야기될 수 있으며, 이러한 이유로 적절한 힘이 골에 전달되지 못할 경우 골용해가 발생될 가능성이 있는 것으로 보고되고 있다.20-22 현재 인공발목관절경골부품(Tibial Component)의 경우, 2개의 Peg 사이의 골에 적절한 힘이 전달되지 못하여 골용해의 발생 가능성이 있는 것으로 알려져 있다. 따라서 이를 방지하기 위해서 Peg의 개수 및 디자인을 변경시킬 필요가 있으며, 이 때 Peg 개수의 감소에 의해 미세움직임이 크게 발생하여 고정력 약화문제를 발생시킬 수 있어 고정력을 보다 안정적으로 강화하기 위한 Peg 삽입위치 선정은 중요한 요소로 알려져 있다.17,23 따라서 이러한 관점에서 본 연구로부터 얻어진 골의 기계적 성질을 나타내는 골강도 분포 특성에 대한 정보는 인공발목관절 개발에 유용하게 활용될 수 있을 것으로 사료된다.
본 연구는 동양인 체형에 적합한 발목인공관절 개발을 위한 골의 형태학적 특성과 골강도 분포 특성을 분석하였다. 하지만 현재 한국인 데이터만 분석하였기에 보다 광범위한 국내외 데이터 분석을 통한 동양인에 적합한 발목인공관절 개발을 위한 기초 자료를 확보해야 할 것으로 사료된다. 또한 다양한 연령대의 표본을 분석하지 못한 점과 작은 표본 수로 인하여 다양한 신체크기를 고려하지 못한 점은 본 연구의 주요 한계점으로 사료된다. 특히 형태학적 특성은 키에 많은 영향을 받으므로 키에 대한 고려와 함께 세세한 분류를 통해 분석할 필요가 있을 것이라 사료된다. 이러한 본 연구의 한계점에도 불구하고, 동양인에 적합한 인공발목 관절 개발을 위하여 요구되는 기초 자료로서 동양인 특히 한국인 발목관절 골의 형태학적 특성과 골강도 분포특성을 처음으로 정량화하여 제시하였다는 점에 연구의 의의가 있을 것이라 사료된다.
Acknowledgments
본 연구는 보건복지부 의료기기기술개발사업 지원에 의하여 이루어진 것임(HI15C2149).
REFERENCES
- Lee, W. C., “Total Ankle Replacement Arthroplasty,” Kyohak, pp. 26-68, 2015.
-
Kitaoka, H. B., Patzer, G. L., Ilstrup, D. M., and Wallrichs, S. L., “Survivorship Analysis of the Mayo Total Ankle Arthroplasty,” The Journal of Bone & Joint Surgery, Vol. 76, No. 7, pp. 974-979, 1994.
[https://doi.org/10.2106/00004623-199407000-00003]

-
Stavrakis, A. I. and SooHoo, N. F., “Trends in Complication Rates Following Ankle Arthrodesis and Total Ankle Replacement,” The Journal of Bone & Joint Surgery, Vol. 98, No. 17, pp. 1453-1458, 2016.
[https://doi.org/10.2106/JBJS.15.01341]

-
Raikin, S. M., Rasouli, M. R., Espandar, R., and Maltenfort, M. G., “Trends in Treatment of Advanced Ankle Arthropathy by Total Ankle Replacement or Ankle Fusion,” Foot & Ankle International, Vol. 35, No. 3, pp. 216-224, 2014.
[https://doi.org/10.1177/1071100713517101]

-
Sadoghi, P., Liebensteiner, M., Agreiter, M., Leithner, A., Böhler, N., et al., “Revision Surgery After Total Joint Arthroplasty: A Complication-Based Analysis Using Worldwide Arthroplasty Registers,” The Journal of Arthroplasty, Vol. 28, No. 8, pp. 1329-1332, 2013.
[https://doi.org/10.1016/j.arth.2013.01.012]

-
Lawton, C. D., Butler, B. A., Dekker, R. G., Prescott, A., and Kadakia, A. R., “Total Ankle Arthroplasty Versus Ankle Arthrodesis - A Comparison of Outcomes Over the Last Decade,” Journal of Orthopaedic Surgery and Research, Vol. 12, No. 1, p. 76, 2017.
[https://doi.org/10.1186/s13018-017-0576-1]

-
Zhou, B. and Tang, K., “The Current Trend of Total Ankle Replacement,” InTech, 2016.
[https://doi.org/10.5772/62192]

-
Gougoulias, N. E., Khanna, A., and Maffulli, N., “History and Evolution in Total Ankle Arthroplasty,” British Medical Bulletin, Vol. 89, No. 1, pp. 111-151, 2008.
[https://doi.org/10.1093/bmb/ldn039]

-
Guyer, A. J. and Richardson, E. G., “Current Concepts Review: Total Ankle Arthroplasty,” Foot & Ankle International, Vol. 29, No. 2, pp. 256-264, 2008.
[https://doi.org/10.3113/FAI.2008.0256]

-
Bonnin, M., Judet, T., Colombier, J., Buscayret, F., Graveleau, N., et al., “Midterm Results of the Salto Total Ankle Prosthesis,” Clinical Orthopaedics and Related Research, Vol. 424, pp. 6-18, 2004.
[https://doi.org/10.1097/01.blo.0000132407.75881.a0]

-
Valderrabano, V., Hintermann, B., Nigg, B. M., Stefanyshyn, D., and Stergiou, P., “Kinematic Changes After Fusion and total Replacement of the Ankle Part 1: Range of Motion,” Foot & Ankle International, Vol. 24, No. 12, pp. 881-887, 2003.
[https://doi.org/10.1177/107110070302401202]

-
Eun, S. S., Lee, W. C., Lee, S. H., Paik, D. J., and Hwang, Y. I., “Compatibility of the Hintegra Prostheses with Korean Ankles as Evaluated on the Basis of Cadaveric Measurements,” Clinical Anatomy, Vol. 25, No. 8, pp. 1087-1092, 2012.
[https://doi.org/10.1002/ca.22043]

- McInnes, K. A., Younger, A. S., and Oxland, T. R., “Initial Instability in Total Ankle Replacement: A Cadaveric Biomechanical Investigation of the Star and Agility Prostheses,” The Journal of Bone & Joint Surgery, Vol. 96, No. 17, p. e147, 2014.
- Hintermann, B., “Total Ankle Arthroplasty: Historical Overview, Current Concepts and Future Perspectives,” Springer Science & Business Media, 2005.
-
Hvid, I., Bentzen, S. M., Linde, F., Mosekilde, L., and Pongsoipetch, B., “X-Ray Quantitative Computed Tomography: The Relations to Physical Properties of Proximal Tibial Trabecular Bone Specimens,” Journal of Biomechanics, Vol. 22, Nos. 8-9, pp. 837-844, 1989.
[https://doi.org/10.1016/0021-9290(89)90067-5]

-
Lacroix, D., Murphy, L., and Prendergast, P., “Three-Dimensional Finite Element Analysis of Glenoid Replacement Prostheses: A Comparison of Keeled and Pegged Anchorage Systems,” Transactions-American Society of Mechanical Engineers Journal of Biomechanical Engineering, Vol. 122, No. 4, pp. 430-436, 2000.
[https://doi.org/10.1115/1.1286318]

-
Vaidya, S. V., Ranawat, C. S., Aroojis, A., and Laud, N., “Anthropometric Measurements to Design Total Knee Prostheses for the Indian Population,” The Journal of Arthroplasty, Vol. 15, No. 1, pp. 79-85, 2000.
[https://doi.org/10.1016/S0883-5403(00)91285-3]

-
Ho, W.-P., Cheng, C.-K., and Liau, J.-J., “Morphometrical Measurements of Resected Surface of Femurs in Chinese Knees: Correlation to the Sizing of Current Femoral Implants,” The Knee, Vol. 13, No. 1, pp. 12-14, 2006.
[https://doi.org/10.1016/j.knee.2005.05.002]

-
Cheng, F. B., Ji, X. F., Lai, Y., Feng, J. C., Zheng, W. X., et al., “Three Dimensional Morphometry of the Knee to Design the Total Knee Arthroplasty for Chinese Population,” The Knee, Vol. 16, No. 5, pp. 341-347, 2009.
[https://doi.org/10.1016/j.knee.2008.12.019]

-
Chaichankul, C., Tanavalee, A., and Itiravivong, P., “Anthropometric Measurements of Knee Joints in Thai Population: Correlation to the Sizing of Current Knee Prostheses,” The Knee, Vol. 18, No. 1, pp. 5-10, 2011.
[https://doi.org/10.1016/j.knee.2009.12.005]

- Kumar, A. and Dhar, S., “Total Ankle Replacement: Early Results during Learning Period,” Foot and Ankle Surgery, Vol. 13, No. 1, pp. 19-23, 2007.
-
Hvid, I., Rasmussen, O., Jensen, N. C., and Nielsen, S., “Trabecular Bone Strength Profiles at the Ankle Joint,” Clinical Orthopaedics and Related Research, Vol. 199, pp. 306-312, 1985.
[https://doi.org/10.1097/00003086-198510000-00044]

-
Valderrabano, V., Hintermann, B., and Dick, W., “Scandinavian Total Ankle Replacement: A 3.7-Year Average Followup of 65 Patients,” Clinical Orthopaedics and Related Research, Vol. 424, pp. 47-56, 2004.
[https://doi.org/10.1097/01.blo.0000132245.18548.09]

-
Kofoed, H. and Danborg, L., “Biological Fixation of Ankle Arthroplasty: A Sequential Consecutive Prospective Clinico-Radiographic Series of 20 Ankles with Arthrosis Followed for 1-4 Years,” The Foot, Vol. 5, No. 1, pp. 27-31, 1995.
[https://doi.org/10.1016/0958-2592(95)90030-6]

-
Wood, P. L., Clough, T. M., and Jari, S., “Clinical Comparison of two Total Ankle Replacements,” Foot & Ankle International, Vol. 21, No. 7, pp. 546-550, 2000.
[https://doi.org/10.1177/107110070002100703]

-
Hvid, I., “Trabecular Bone Strength at the Knee,” Clinical Orthopaedics and Related Research, Vol. 227, pp. 210-222, 1988.
[https://doi.org/10.1097/00003086-198802000-00025]